Qu'est-ce que la maladie de Parkinson ? De quels appareils d’assistance médicale ont-ils besoin ?
2024-09-02 15:30
La maladie de Parkinson, une maladie neurologique mystérieuse et tenace, est connue pour ses attaques progressives sur la capacité du corps à contrôler les mouvements. Elle s’insinue discrètement dans la vie des patients, affaiblissant progressivement leurs fonctions de mouvement volontaire et finissant par affecter tous les aspects de la vie quotidienne. Cependant, même si la maladie de Parkinson ne peut être guérie, les progrès de la technologie médicale moderne et des appareils fonctionnels ont donné aux patients davantage de moyens pour faire face aux défis.
Dans cet article, nous explorerons en détail la définition de la maladie de Parkinson, ses causes, ses facteurs de risque, ses symptômes, sa progression et lesappareils d'assistance médicaledont les patients pourraient avoir besoin.
Qu'est-ce que la maladie de Parkinson ?
La maladie de Parkinson est une maladie neurologique chronique et évolutivecela affecte principalement la partie du cerveau du patient qui contrôle le mouvement. La maladie a été décrite pour la première fois par le médecin britannique James Parkinson en 1817, d'où son nom."La maladie de Parkinson". La principale caractéristique de la maladie de Parkinson est la perte progressive des neurones dopaminergiques dans la région de la substance noire du système nerveux central, entraînant une diminution des niveaux de dopamine. Ce produit chimique joue un rôle clé dans le cerveau, en aidant à coordonner les mouvements du corps. À mesure que la dopamine diminue, la capacité du patient à contrôler ses mouvements diminue progressivement, conduisant éventuellement à des troubles du mouvement et à d'autres symptômes non moteurs.
Les principaux symptômes de la maladie de Parkinson comprennent des tremblements (fréquents au repos), une raideur musculaire, une bradykinésie (les mouvements deviennent lents et difficiles) et des problèmes d'équilibre et de coordination. Ces symptômes peuvent être légers au début, mais avec le temps, ils s'aggravent progressivement et finissent par affecter gravement la vie quotidienne et l'autonomie du patient.
Quelles sont les causes de la maladie de Parkinson ?
Bien que les scientifiques étudient la maladie de Parkinson depuis de nombreuses années, la cause exacte de la maladie n’est pas encore tout à fait claire. Les recherches actuelles montrent que la maladie de Parkinson peut être le résultat d'une combinaison de facteurs, notamment des facteurs génétiques, des facteurs environnementaux et des changements neurophysiologiques.
Facteurs génétiques
Des antécédents familiaux de maladie de Parkinson peuvent augmenter le risque de développer la maladie. Des études ont montré qu'environ 5 à 10 % des patients atteints de la maladie de Parkinson ont un bagage génétique familial évident. Ces formes héréditaires de la maladie de Parkinson sont souvent associées à des mutations génétiques spécifiques, telles que des mutations de gènes tels que LRRK2, SNCA, PINK1, PARKIN et DJ-1. Cependant, chez la plupart des personnes atteintes de la maladie de Parkinson, la maladie n'est pas héréditaire et les gènes ne constituent qu'un facteur de risque parmi de nombreux facteurs.
Facteurs environnementaux
Outre les facteurs génétiques, des facteurs environnementaux peuvent également jouer un rôle dans le développement de la maladie de Parkinson. L'exposition à certaines substances nocives, telles que les pesticides, les herbicides et les métaux lourds, peut augmenter le risque de maladie. Des études ont également montré que les personnes vivant dans des zones rurales ou buvant de l'eau de puits pourraient courir un risque plus élevé de développer la maladie de Parkinson, bien que les mécanismes spécifiques de ces associations ne soient pas encore entièrement compris. En outre, une exposition à long terme à des produits chimiques et à des solvants industriels peut également être associée au développement de la maladie de Parkinson.
Changements neurophysiologiques
L’une des caractéristiques du cerveau des personnes atteintes de la maladie de Parkinson est la perte de neurones dopaminergiques dans la région de la substance noire. Ce changement est déclenché par divers mécanismes, notamment le stress oxydatif, le dysfonctionnement mitochondrial, le mauvais repliement des protéines et la neuroinflammation. Ensemble, ces mécanismes conduisent à la dégénérescence et à la mort des neurones, conduisant finalement aux symptômes de la maladie de Parkinson.
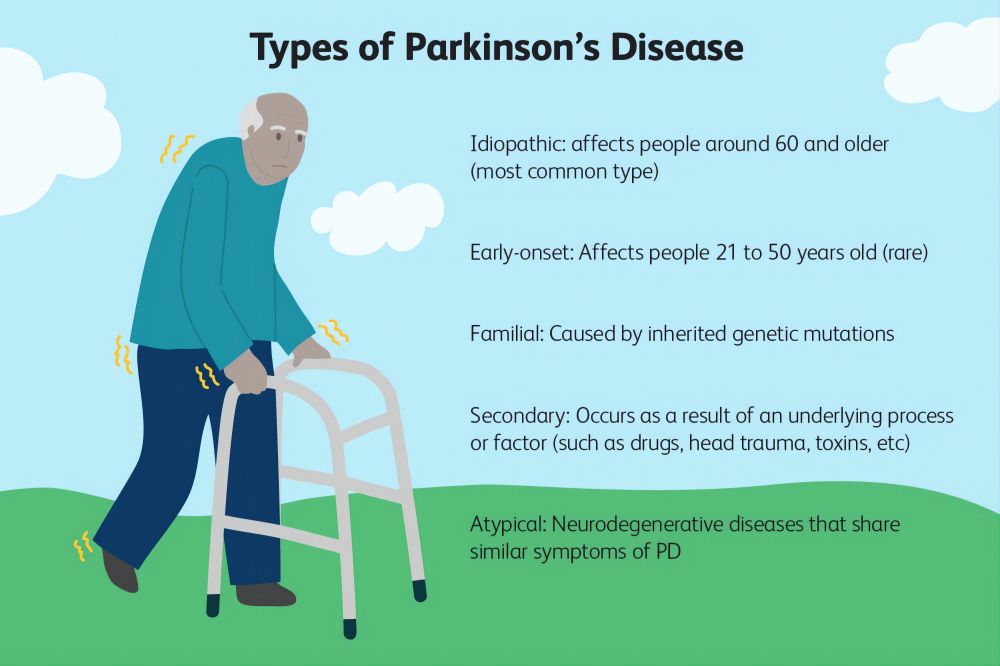
Qui est à risque de développer la maladie de Parkinson ?
La maladie de Parkinson touche principalement les personnes d'âge moyen et les personnes âgées, en particulier celles de plus de 60 ans. Toutefois, cela ne signifie pas que les jeunes soient totalement à l’abri. La maladie de Parkinson à début précoce, c'est-à-dire chez les patients atteints de la maladie de Parkinson qui développent la maladie avant l'âge de 50 ans, existe également dans la pratique clinique.
Âge
L'âge est le principal facteur de risque de la maladie de Parkinson. À mesure que l’on vieillit, le risque de développer la maladie de Parkinson augmente également. La plupart des patients atteints de la maladie de Parkinson développent la maladie après 60 ans, ce qui est lié à la dégénérescence naturelle du système nerveux.
Genre
Des études ont montré que les hommes sont légèrement plus susceptibles que les femmes de développer la maladie de Parkinson. Bien que les raisons de cette différence entre les sexes ne soient pas tout à fait claires, certaines études suggèrent qu'elle pourrait être liée à des différences entre les hommes et les femmes dans la structure du système nerveux, les niveaux d'hormones et le mode de vie.
Histoire familiale
Comme mentionné précédemment, les personnes ayant un bagage génétique familial courent un risque plus élevé de développer la maladie de Parkinson. S'il y a un patient atteint de la maladie de Parkinson chez un parent au premier degré, le risque pour les autres membres de la famille augmentera également.
Exposition environnementale
Une exposition à long terme à certains produits chimiques, métaux lourds et pesticides peut augmenter le risque de maladie de Parkinson. Les travailleurs agricoles, les travailleurs industriels et les personnes vivant dans les zones rurales courent un risque plus élevé de maladie car ils ont plus de chances d'être exposés à ces substances.
Mode de vie
Des facteurs liés au mode de vie, comme le tabagisme et la consommation d'alcool, peuvent également affecter le risque de maladie de Parkinson. Il est intéressant de noter que certaines études ont montré que les fumeurs courent un risque plus faible de développer la maladie de Parkinson que les non-fumeurs, bien que les autres risques pour la santé liés au tabagisme l'emportent de loin. De plus, la relation entre la consommation d’alcool et l’apparition de la maladie de Parkinson reste incertaine et nécessite des recherches plus approfondies.
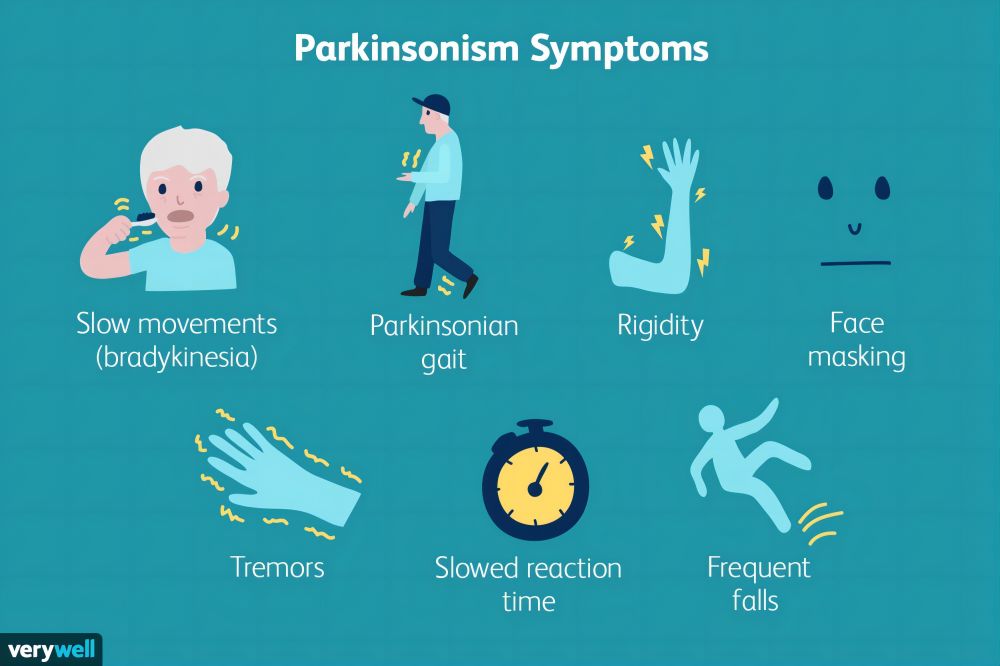
Quels sont les premiers symptômes de la maladie de Parkinson ?
Un article publié par Eric Noyes, MD, de l'Université de la Saskatchewan, mentionnait que les personnes atteintesLes personnes atteintes de la maladie de Parkinson ressentent des tremblements lorsque les muscles sont détendus, des raideurs musculaires, des mouvements lents et des problèmes d'équilibre et de marche.. Les premiers symptômes de la maladie de Parkinson peuvent être si légers qu'ils sont difficiles à détecter pour le patient ou sa famille. Au fil du temps, ces symptômes s’aggravent progressivement et deviennent plus évidents. Connaître les premiers symptômes est essentiel pour un diagnostic et un traitement précoces.
Tremblement
Les tremblements sont l'un des premiers symptômes les plus courants de la maladie de Parkinson et commencent généralement dans le pouce ou les doigts d'une main. Les tremblements sont généralement plus visibles au repos et temporairement soulagés lorsque le patient se concentre ou fait de l'exercice. À mesure que la maladie progresse, les tremblements peuvent se propager à d’autres membres.
Bradykinésie
La bradykinésie est un autre symptôme précoce de la maladie de Parkinson, qui se manifeste par des mouvements lents et difficiles. Ce symptôme peut rendre les activités quotidiennes telles que s’habiller, se laver ou manger plus pénibles. Le patient peut avoir l'impression que les membres ne sont plus aussi flexibles qu'auparavant et que la démarche devient lente et traînante.
Raideur musculaire
Les patients atteints de la maladie de Parkinson peuvent avoir des muscles raides qui limitent leur amplitude de mouvement. Cette raideur musculaire affecte non seulement les membres, mais également les muscles du dos, du cou et des épaules. Les muscles raides s'accompagnent souvent de douleurs ou d'inconforts, notamment lors des mouvements.
Problèmes d’équilibre et de coordination
À mesure que la maladie de Parkinson progresse, les patients peuvent développer des problèmes d'équilibre et de coordination, augmentant ainsi leur risque de chute. Les premiers problèmes d’équilibre peuvent se manifester par une posture instable lors de la marche, des difficultés à se tourner ou une démarche asymétrique.
Expressions faciales raides
Les patients atteints de la maladie de Parkinson peuvent perdre la flexibilité de leurs muscles faciaux, ce qui entraîne une diminution des expressions faciales et ce qu'on appelle"masquer le visage."Ce symptôme donne aux patients un aspect terne et un manque d’expression émotionnelle.
Micrographie
Les patients atteints de la maladie de Parkinson peuvent progressivement écrire une écriture plus petite, irrégulière et illisible. Ce symptôme est appelé"micrographie"et est l'une des manifestations du mouvement lent.
Autres symptômes non moteurs
En plus des symptômes moteurs ci-dessus, les patients atteints de la maladie de Parkinson peuvent également présenter une série de symptômes non moteurs, tels que la perte de l'odorat, la constipation, la dépression, l'anxiété, les troubles du sommeil et les troubles cognitifs. Bien que ces symptômes soient moins prononcés que les symptômes moteurs, ils peuvent également avoir un impact profond sur la qualité de vie du patient.
Existe-t-il un remède contre la maladie de Parkinson ?
Malheureusement, il n’existe actuellement aucun remède contre la maladie de Parkinson.Selon les résultats cliniques d’un article de recherche de MovementDisorders :"Au total, 59,5 % des patients ont signalé une détérioration de leur état de santé global pendant l’urgence liée au COVID-19. Les patients présentant une détérioration ne différaient pas de ceux référés pour une maladie stable en termes d'âge, d'âge au début, de sexe et de durée de la maladie. Au lieu de cela, ils avaient des scores plus élevés en PWBM (55,5 ± 30,6 contre 39,8 ± 32,7 ; F(1,66) = 7,4, P = 0,008) et en BDI (11,3 ± 8,2 contre 5,9 ± 4,7 ; F(1,63) = 6,21, P = 0,012) et des MET totaux inférieurs (1 714 ± 1 570,5 min/semaine contre 2 399,6 ± 2 412,3 ; F(1,53) = 4,5, P = 0,038)."Cependant, grâce aux progrès de la technologie médicale, les symptômes de la maladie de Parkinson peuvent toujours être traités par des médicaments, de la physiothérapie, de la chirurgie et des ajustements du mode de vie, et les patients peuvent contrôler efficacement leurs symptômes et améliorer leur qualité de vie.
Médicament
Les médicaments sont l'un des principaux moyens de gérer la maladie de Parkinson. Le médicament le plus couramment utilisé est la lévodopa, qui peut combler le manque de dopamine dans le cerveau et soulager les symptômes tels que les tremblements, la raideur et la bradykinésie. Cependant, l'utilisation à long terme de la lévodopa peut entraîner une efficacité réduite et des effets secondaires, tels que l'apparition de complications motrices. Pour cette raison, les médecins associent généralement d’autres médicaments tels que des agonistes dopaminergiques, des inhibiteurs de la monoamine oxydase (inhibiteurs de la MAO-B) et des anticholinergiques pour aider les patients à mieux gérer leurs symptômes.
Physiothérapie
La physiothérapie comprend la thérapie par l'exercice, l'ergothérapie et l'orthophonie, qui visent à aider les patients à maintenir ou à restaurer leur fonction physique et leur indépendance. La thérapie par l'exercice aide les patients à maintenir leur flexibilité et leur mobilité en renforçant la force musculaire, en améliorant l'équilibre et la coordination. L'ergothérapie vise à enseigner aux patients comment accomplir plus efficacement leurs activités quotidiennes, comme s'habiller, se laver et manger. L'orthophonie peut aider à soulager les difficultés d'élocution et de déglutition, fréquentes chez les personnes atteintes de la maladie de Parkinson.
Quel est le lien entre l'exercice et la maladie de Parkinson :
● L'exercice est gratuit, facilement accessible et bénéfique pour tous, y compris les personnes atteintes de la maladie de Parkinson.
● Des études animales suggèrent que l'exercice peut avoir un effet neuroprotecteur et augmenter la disponibilité de dopamine dans le cerveau.
● Il n'existe aucune preuve claire que l'exercice puisse ralentir la progression de la maladie de Parkinson, mais il a été démontré qu'il améliore les symptômes moteurs et la qualité de vie.
● Le type, l'intensité et la fréquence des exercices peuvent être différents pour chaque patient atteint de la maladie de Parkinson, et un programme d'exercices personnalisé est recommandé.
● Le Tai Chi, le Pilates et la danse sont recommandés pour aider à maintenir l'équilibre et l'agilité.
● Faire de l'exercice en groupe peut offrir une interaction sociale et du plaisir.
● Marcher seul ne suffit pas à remettre en question le système d'équilibre.
● L'exercice physique aide à prévenir les chutes et à réduire les conséquences de la maladie de Parkinson
Chirurgie
Pour les patients qui ne répondent pas bien aux médicaments, la chirurgie peut être une option. La stimulation cérébrale profonde (DBS) est une procédure chirurgicale courante qui soulage les symptômes de la maladie de Parkinson en implantant des électrodes dans des zones spécifiques du cerveau pour réguler l'activité électrique cérébrale anormale. Bien que la DBS ne guérisse pas la maladie de Parkinson, elle peut améliorer considérablement la qualité de vie des patients, en particulier ceux qui ne répondent pas bien aux médicaments.
Ajustements du style de vie
Les ajustements du mode de vie sont essentiels pour la gestion des symptômes chez les patients atteints de la maladie de Parkinson. Faire de l'exercice régulièrement et avoir une alimentation saine peut contribuer à améliorer l'adaptabilité du corps et le système immunitaire. Les patients doivent également veiller à un repos et un sommeil adéquats et éviter une fatigue excessive. En outre, la gestion émotionnelle et le soutien psychologique sont également des éléments importants pour aider les patients à faire face à la maladie.
La relation entre les habitudes alimentaires et la maladie de Parkinson :
● Un régime à base de plantes peut réduire le risque de maladie de Parkinson et contrôler les symptômes.
● Un régime pauvre en graisses animales et riche en grains entiers et en fraises peut réduire efficacement les symptômes de la maladie de Parkinson.
● Boire du café a un effet protecteur contre la maladie de Parkinson et peut ralentir sa progression.
● Une étude de six semaines a montré que la consommation de caféine améliorait significativement les symptômes de la maladie de Parkinson, mais cet effet avait tendance à s'affaiblir avec une consommation répétée au fil du temps.
● Une consommation excessive de corossol (un fruit appelé graviola) peut provoquer une forme atypique de la maladie de Parkinson.
● Un apport alimentaire élevé en graisses animales, en fer, en mercure et en produits laitiers peut augmenter le risque de maladie de Parkinson.
● Des recherches supplémentaires sont nécessaires pour étudier l'activité antiparkinsonienne d'autres plantes comestibles.
Comment la maladie de Parkinson évolue-t-elle au fil du temps ?
La maladie de Parkinson est une maladie chronique évolutive, c'est-à-dire qu'elle s'aggrave progressivement avec le temps. Bien que le taux de progression et la présentation des symptômes varient d'une personne à l'autre, la progression de la maladie de Parkinson peut généralement être divisée en cinq étapes.
Étape 1 : premières étapes
Aux premiers stades de la maladie de Parkinson, les symptômes des patients sont généralement légers et peuvent n’affecter qu’un seul côté du corps. Les symptômes courants comprennent de légers tremblements, une légère bradykinésie et une raideur musculaire. Les patients sont généralement encore capables d’accomplir leurs activités quotidiennes de manière indépendante pendant cette étape et leur qualité de vie reste largement inchangée.
Étape 2 : Symptômes étendus
À mesure que la maladie progresse, les symptômes commencent à affecter les deux côtés du corps. Les patients peuvent se sentir instables lorsqu’ils marchent, se tiennent debout ou se tournent. Bien que les activités quotidiennes puissent toujours être accomplies de manière autonome, l'aggravation des symptômes commence à avoir un impact plus évident sur la vie des patients.
Étape 3 : étape modérée
Durant cette étape, les symptômes du patient s'accentuent et des problèmes d'équilibre et des risques de chute peuvent survenir. Les mouvements lents et la raideur musculaire augmentent, rendant les activités quotidiennes plus difficiles. Le patient peut avoir besoin d’aide pour certaines tâches quotidiennes, mais dans la plupart des cas, il peut conserver un certain degré d’autonomie.
Stade 4 : stade sévère
Au stade 4 de la maladie de Parkinson, les symptômes du patient deviennent très sévères. À ce stade, la plupart des patients ont besoin de l’aide d’un déambulateur ou d’un fauteuil roulant pour rester mobiles. Les activités quotidiennes deviennent très difficiles et le patient peut avoir besoin d'un soutien infirmier constant pour accomplir les tâches de base.
Étape 5 : étape avancée
Le stade avancé de la maladie de Parkinson s'accompagne souvent de troubles moteurs graves et de problèmes cognitifs. Le patient peut perdre complètement son autonomie et avoir besoin d’un soutien infirmier 24h/24 et 7j/7. Certains patients peuvent également présenter des symptômes de démence à ce stade, affectant encore davantage leur qualité de vie.
Quels appareils d'assistance médicale sont nécessaires pour la maladie de Parkinson ?
7 types d'appareils d'assistance médicale nécessaires pour la maladie de Parkinson :
1.Marcheur
3. Fauteuil élévateur
5. Appareil d'assistance à la marche
6.Aide à la déglutition
7.Appareil d'assistance à la miction et à la défécation
À mesure que la maladie de Parkinson progresse, les patients peuvent avoir besoin de divers appareils d'assistance médicale pour les aider à faire face aux symptômes, à conserver leur indépendance et à améliorer leur qualité de vie. Ces appareils peuvent aider les patients à gérer les défis de la vie quotidienne et à réduire le risque de chutes et autres accidents.

Marcheur
Les déambulateurs sont l'un des appareils d'assistance couramment utilisés par les patients atteints de la maladie de Parkinson, en particulier lorsque la maladie progresse et affecte l'équilibre et la mobilité. Les déambulateurs fournissent un soutien stable pour aider les patients à maintenir leur équilibre à la maison ou lorsqu'ils sortent, réduisant ainsi le risque de chute. Il existe de nombreux types de déambulateurs, notamment les déambulateurs avec roues et les déambulateurs sans roues, et les patients peuvent choisir le modèle le plus adapté à leurs besoins.
Fauteuil roulant
Pour les patients atteints de la maladie de Parkinson à mobilité réduite, les fauteuils roulants sont des appareils fonctionnels indispensables. Les fauteuils roulants peuvent aider les patients à conserver leur mobilité à la maison ou lorsqu'ils sont loin de chez eux, et réduire le fardeau des membres de la famille ou des soignants. Le choix du fauteuil roulant dépend de la mobilité et des besoins du patient. Les fauteuils roulants électriques conviennent aux patients à mobilité réduite, tandis que les fauteuils roulants manuels conviennent aux patients qui ont besoin de les utiliser pendant une courte période.
Sièges releveurs
Sièges releveurspeut aider les patients atteints de la maladie de Parkinson à passer plus facilement de la position assise à la position debout, en particulier lorsque la raideur musculaire et la bradykinésie s'aggravent. Ce dispositif élève ou abaisse le siège grâce à un dispositif électrique, réduisant ainsi l'effort du patient pour se lever et évitant les chutes.
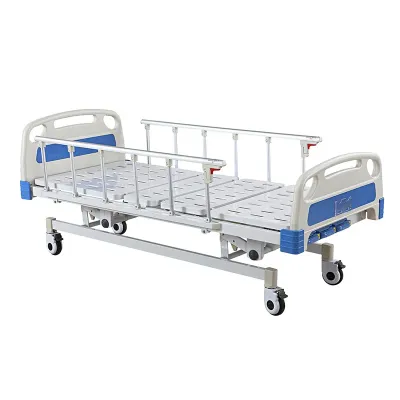
Lits d'hôpitaux
Les patients atteints de la maladie de Parkinson à un stade avancé peuvent avoir besoin de lits médicaux spécialement conçus, souvent réglables en hauteur, en angle d'inclinaison et en fermeté du matelas pour offrir un meilleur confort et un meilleur soutien infirmier. Certains lits sont également équipés de garde-corps pour éviter les chutes et de commandes faciles à utiliser pour les soignants.
Appareils d'aide à la marche
Les dispositifs d'aide à la marche, tels que les ceintures de marche et les entraîneurs de marche, peuvent aider les patients à améliorer leur posture de marche et leur démarche et à réduire le risque de chute. Ces appareils sont souvent utilisés en physiothérapie, mais les patients peuvent également les utiliser à la maison pour maintenir leur mobilité.
Aides à la déglutition
Les patients atteints de la maladie de Parkinson peuvent éprouver des difficultés à avaler à mesure que la maladie progresse, ce qui peut entraîner une malnutrition et un risque d'étouffement. Les aides à la déglutition telles que des ustensiles, des tasses et des pailles spécialement conçus peuvent aider les patients à manger et à boire de manière plus sûre.
Aides à la miction et à la défécation
Certains patients atteints de la maladie de Parkinson peuvent éprouver des difficultés à uriner et à déféquer et doivent utiliser des appareils fonctionnels tels que des cathéters, des bassines ou des toilettes pour gérer les problèmes d'excrétion. Ces appareils contribuent à maintenir le confort et la dignité des patients et à réduire le fardeau des soignants.

Quel type de fauteuil roulant est nécessaire pour la maladie de Parkinson ?
Types de fauteuils roulants nécessaires pour la maladie de Parkinson :
1. Fauteuil roulant manuel
2. Fauteuil roulant électrique
3. Fauteuil roulant spécialement conçu
Lors du choix d'un fauteuil roulant, les patients atteints de la maladie de Parkinson doivent tenir compte de la mobilité, du cadre de vie et des besoins spécifiques du patient. De manière générale, les fauteuils roulants sont divisés en deux catégories : les fauteuils roulants manuels et les fauteuils roulants électriques. Bien entendu, vous pouvez également envisager de personnaliser un fauteuil roulant spécialement conçu.
Fauteuils roulants manuels
Fauteuils roulants manuelsconviennent aux patients atteints de la maladie de Parkinson qui disposent encore d'une certaine force et mobilité des membres supérieurs. Les fauteuils roulants manuels sont légers, faciles à utiliser et adaptés à une utilisation à court terme ou à des environnements intérieurs. Cependant, pour les patients à mobilité très limitée, les fauteuils roulants manuels peuvent ne pas être idéaux car ils obligent les patients ou les soignants à pousser fort.
Fauteuils roulants électriques
Fauteuils roulants électriquesconviennent aux patients atteints de la maladie de Parkinson qui ont une mobilité réduite et ont besoin de plus d'assistance. Les fauteuils roulants électriques sont alimentés par batterie et équipés d'un joystick ou d'un panneau de commande, qui peuvent être facilement contrôlés par les patients et déplacés librement même dans des espaces confinés. Les fauteuils roulants électriques sont généralement équipés de plusieurs fonctionnalités telles que l'inclinaison du siège, le réglage du repose-pieds et l'appui-tête pour offrir un plus grand confort et un meilleur soutien.
Fauteuils roulants spécialement conçus
Pour certains patients atteints de la maladie de Parkinson ayant des besoins particuliers, il existe également sur le marché des fauteuils roulants conçus spécifiquement pour les patients atteints de la maladie de Parkinson. Ces fauteuils roulants peuvent être équipés de dispositifs anti-tremblement, de structures de soutien spéciales et de bases plus stables pour répondre aux besoins spécifiques des patients.

Quel type de marcheur est nécessaire pour la maladie de Parkinson ?
Types de marcheurs nécessaires pour la maladie de Parkinson :
2. Déambulateur à roues
3. Déambulateur à quatre roues
4. Entraîneur de marche
Les marcheurs sont un outil important permettant aux personnes atteintes de la maladie de Parkinson de conserver leur indépendance. Il existe de nombreux choix de déambulateurs, selon les besoins du patient et l'évolution de la maladie.

Marcheurs standards
Les déambulateurs standards conviennent aux patients qui commencent tout juste à avoir besoin de soutien. Ce déambulateur est généralement sans roues et offre un soutien stable pour aider les patients à maintenir leur équilibre. Les déambulateurs standards conviennent à une utilisation à la maison, en particulier dans des environnements aux surfaces relativement planes.
Marcheurs à roues
Les déambulateurs à roues conviennent aux patients qui ont besoin d’une plus grande amplitude de mouvement. Les roues avant de ce déambulateur peuvent tourner, de sorte que les patients n'ont pas besoin de soulever le déambulateur lorsqu'ils se déplacent, ce qui réduit la charge d'utilisation. Les déambulateurs à roues conviennent à une utilisation dans des environnements intérieurs et extérieurs, en particulier lorsqu'une plus grande amplitude de mouvement est requise.
Déambulateurs à quatre roues
Déambulateurs à quatre rouesconviennent aux patients atteints de la maladie de Parkinson qui ont besoin de plus de soutien et de stabilité. Les déambulateurs à quatre roues sont généralement équipés de freins à main, de sièges et de paniers de rangement, afin que les patients puissent s'asseoir et se reposer en cas de besoin, et transporter des objets personnels. Les déambulateurs à quatre roues conviennent aux patients qui doivent marcher pendant de longues périodes ou les utiliser pour sortir.
Entraîneurs à la marche
Les entraîneurs de marche sont un appareil conçu pour améliorer la posture et la démarche de marche. Pour les personnes atteintes de la maladie de Parkinson, cet appareil peut contribuer à améliorer l’équilibre et à réduire les risques de chutes. Les entraîneurs de marche sont souvent utilisés en physiothérapie, mais peuvent également être utilisés comme aides quotidiennes.

Dois-je acheter un lit pour la maladie de Parkinson ?
Les patients atteints de la maladie de Parkinson peuvent avoir besoin d'un lit spécialement conçu aux derniers stades de la maladie pour offrir un meilleur confort et un meilleur soutien en matière de soins. Ces lits ont généralement des fonctions de réglage de la hauteur, de l’inclinaison et de la fermeté du matelas, qui sont pratiques à utiliser pour les patients et les soignants.Lits d'hôpitaux électriquessont le choix le plus courant pour les patients atteints de la maladie de Parkinson. La hauteur, l'angle d'inclinaison et la fermeté du matelas de ces lits peuvent être réglés par télécommande, ce qui permet aux patients de se lever, de s'allonger et de se retourner plus facilement. Les lits d'hôpitaux électriques sont également équipés de garde-corps pour éviter les chutes, ce qui contribue à protéger la sécurité des patients.
Deuxièmement, les matelas à dispersion de pression peuvent aider à prévenir les escarres chez les patients atteints de la maladie de Parkinson alités pendant une longue période. De tels matelas protègent la peau et les tissus des patients en répartissant uniformément le poids corporel et en réduisant l'accumulation de pression locale. De plus, les barrières de chevet peuvent aider les patients atteints de la maladie de Parkinson à se lever et à se lever de manière plus sûre et à prévenir les chutes. Les élévateurs peuvent aider les soignants à prendre soin des patients plus facilement et à réduire la charge physique.
En général, même si la maladie de Parkinson ne peut être guérie, les patients peuvent toujours conserver un certain degré d'indépendance et de qualité de vie grâce à des médicaments raisonnables, à une thérapie physique et à l'utilisation d'appareils d'assistance médicale appropriés. Comprendre les causes, les facteurs de risque et la progression de la maladie de Parkinson et choisir les appareils et accessoires fonctionnels appropriés sont des étapes importantes permettant aux patients et à leurs familles de relever ce défi.